Оптиконевромиелит и рассеянный склероз
Во многих отношениях оптиконевромиелит, также называемый болезнью Девика, очень сильно напоминает рассеянный склероз. Впервые это заболевание было описано в 1894 году, и на протяжении длительного времени ученые полагали, что оптиконевромиелит является особой формой рассеянного склероза. Однако с течением времени стало понятно, что оптиконевромиелит отличается от рассеянного склероза, и сейчас он группируется с родственными синдромами под единым термином «заболевания спектра оптиконевромиелита».
При этом, постановка диагноза оптиконевромиелит все ещё является непростой задачей для врачей, о чем свидетельствуют данные, согласно которым, 29 % пациентам с заболеваниями спектра оптиконевромиелита ошибочно ставится диагноз рассеянного склероза. Меж тем очень важно верно поставить диагноз, ведь некоторые препараты, применяемые для лечения рассеянного склероза, могут лишь ухудшить течение заболеваний спектра оптиконевромиелита.
Сходства и различия оптиконевромиелита и РС
Оптиконевромиелит – вторая по частоте форма воспалительного демиелинизирующего заболевания центральной нервной системы после рассеянного склероза.
Распространенность ОНМ по данным различных эпидемиологических исследований составляет 0,5–10 на 100 000 населения. Заболевание преимущественно распространено среди лиц африканского и азиатского происхождения, выходцев из стран Латинской Америки, коренных индейцев Северной Америки, индусов, где распространённость рассеянного склероза обычно невысокая.
При оптиконевромиелите и рассеянном склерозе иммунная система периодически атакует нервную систему, что приводит к развитию различных неврологических симптомов из-за воспаления и разрушения клеток. Даже течение может быть довольно схожим, потому что при обоих заболеваниях возможны периоды обострения и ремиссий.
Вместе с тем существуют значительные отличия между рассеянным склерозом и оптиконевромиелитом по многим параметрам, начиная от самой природы заболевания, его течения до симптомов и диагностики:
Таблица 1.
Дифференциальная диагностика ОНМ
| Параметры | Оптиконевромиелит | Рассеянный склероз |
| Предшествующая инфекция или иммунизация |
Вариабельно | Вариабельно |
| Пол (женщины : мужчины) |
9 : 1 | 2 : 1 |
| Средний возраст начала заболевания, годы | 39 | 29 |
| Миелит | Подострый, симметричный, протяженный | Подострый, асимметричный |
| Симптомы | Оптический неврит, миелит | Разнообразие клинических симптомов, диссеминация в пространстве и времени |
| Начало и течение | Острое начало в 100% случаев, 80–90% – рецидивирующее, 10–20% – монофазное. Отсутствие вторичного прогрессирования |
10–15% – прогрессирующее течение, 85% – ремиттирующее, 50% – переход во вторично- прогрессирующее |
| Находки при МРТ головного мозга |
В дебюте нет очагов, 10% – гипоталамус, ствол, III и IV желудочки |
Множественные очаги в белом веществе головного мозга |
| Находки на МРТ спинного мозга |
Протяженность очагового поражения более 3 сегментов, центральная локализация |
Протяженность очагового поражения не более 1–2 сегментов, периферическая локализация |
| Цереброспинальная жидкость | Олигоклональные комплексы 15–30% |
Олигоклональные комплексы 85–90% |
| Аутоантитела NMO-IgG |
+ | - |
В 2004 г ученые открыли сывороточные аутоантитела NMO-IgG (neuromyelitis optica – Immunoglobulin G), которые образуются в крови, проникают через гематоэнцефалический барьер (физиологический барьер между кровеносной системой и центральной нервной системой) и поражают белок аквапорин-4, расположенный на мембране астроцитов (вспомогательные клетки нервной системы, формирующие гематоэнцефалический барьер), что приводит к развитию воспалительной реакции в нервной системе и последующей гибели нервных клеток.
Пациенты с оптиконевромиелитом часто имеют тяжелые, быстро ухудшающиеся симптомы, связанные с поражением зрительного нерва (слепота) и спинного мозга (паралич, потеря контроля над мочевым пузырем и кишечные расстройства, а иногда, проблемы с дыханием, которые могут оказаться смертельными). Пациенты с оптиконевромиелитом могут страдать от эпизодов рвоты продолжительностью до месяца, что не является характерным симптом рассеянного склероза. Все эти поражения в некоторых случаях могут возникать одновременно, но чаще – с временным интервалом, который может составлять месяцы, годы и даже десятилетия. Симптоматика нарастает быстро в течение нескольких дней, а уменьшается в течение недель и месяцев, зачастую с сохранением симптомов нарушения функций нервной системы. С каждой последующей атакой степень разрушений в организме увеличивается.
При рассеянном склерозе же начальные эпизоды обычно бывают легкими и не угрожают жизни, а после обострений характерно более полное восстановление функций. Со временем у пациентов с рассеянным склерозом может развиться инвалидизация, включая паралич (чаще всего в ногах), но инвалидизация часто имеет тенденцию развиваться постепенно, а не в результате внезапных приступов, как это происходит при оптиконевромиелите.
Различается и МРТ-картина заболеваний. Так, при РС в спинном мозге определяются единичные или множественные очаги, протяженностью 1–2 позвоночных сегмента, расположенные в белом веществе спинного мозга, которые обычно не распространяются на центральные отделы (Рисунок 2). При оптиконевромиелите на МРТ очаг поперечного миелита имеет, как правило, протяженность 3 и более сегмента, может распространяться на ствол головного мозга, характеризуется признаками выраженного отека, расположен в центре и заполняет более половины поперечника спинного мозга (Рисунок 3).
На МРТ головного мозга при РС выявляются множественные очаги, расположенные в белом вещества головного мозга и рядом с корой (Рисунок 4). При ОНМ на МРТ головного мозга изменений может не быть, а если они обнаруживаются, то опытным специалистом лучеой диагностики могут быть замечены отличия от очагов рассеянного склероза (Рисунок 5).
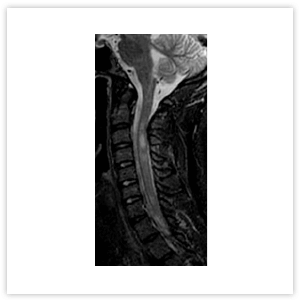
Рисунок 2. МРТ шейного отдела позвоночника и спинного мозга пациента с РС. Множественные очаги гиперинтенсивного сигнала, расположенные в белом веществе спинного мозга, протяженностью 1–2 позвоночных сегмента
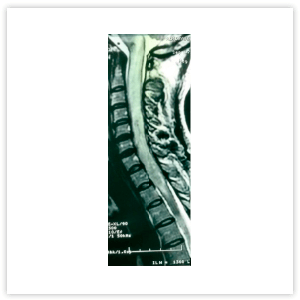
Рисунок 3. МРТ шейного отдела позвоночника и спинного мозга пациента с ОНМ. Центромедуллярный очаг, протяженностью 9 сегментов, сопровождающийся выраженным отеком спинного мозга
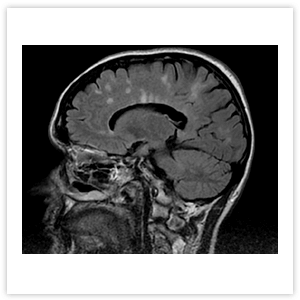
Рисунок 4. МРТ головного мозга пациента с РС: множественные очаги демиелинизации в лобной, теменной и затылочной долях головного мозга

Рисунок 5. МРТ головного мозга пациента с ОНМ: очаг патологического накопления контрастного вещества в дорзаль ном отделе продолговатого мозга с распространением на area postrema
Есть разница между заболеваниями и при лабораторной диагностике. У пациентов с РС олигоклональные антитела в спинномозговой жидкости обнаруживаются чаще (80 %), чем у больных с оптиконевромиелитом.
Это важно знать!
Если вы подозреваете, что у вас может быть любое из этих заболеваний нервной системы, обратитесь к врачу для обследования и постановки правильного диагноза. Чем быстрее вам поставят верный диагноз, тем раньше вы сможете начать лечение, чтобы минимизировать имеющиеся симптомы и предупредить возможные осложнения. Правильное лечение и уход помогут существенно повысить качество жизни!
1. Devic E. Myélite aiguë compliquée de névrite optique. Bull Med (Paris) 1894; 8:1033.
2. Gault F. De la neuromyélite optique aiguë, Lyon 1894.
3. Goulden C. Optic neuritis and myelitis. Ophthal Rev 1914; 34:193.
4. Beck GM. A case of diffuse myelitis associated with optic neuritis. Brain 1927; 50:687.
5. STANSBURY FC. Neuromyelitis optica; presentation of five cases, with pathologic study, and review of literature. Arch Ophthal 1949; 42:292; passim.
6. SCOTT GI. Neuromyelitis optica. Am J Ophthalmol 1952; 35:755.
7. Mandler RN, Davis LE, Jeffery DR, Kornfeld M. Devic's neuromyelitis optica: a clinicopathological study of 8 patients. Ann Neurol 1993; 34:162.
8. O'Riordan JI, Gallagher HL, Thompson AJ, et al. Clinical, CSF, and MRI findings in Devic's neuromyelitis optica. J Neurol Neurosurg Psychiatry 1996; 60:382.
9. Wingerchuk D., Banwell B., Bennett J. et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology. – 2015. – № 85 (2). – Р. 177–189.
10. Mealy M., Wingerchuk D., Greenberg B. et al. Epidemiology of Neuromyelitis Optica in the United States. Archives of Neurology. – 2012. – № 69 (9).
11. Weinshenker B., Wingerchuk D. Neuromyelitis Spectrum Disorders. Mayo Clinic Proceedings. 2017. – № 92 (4). – Р. 663-679.
12. Montalban X., Gold R., Thompson A.J, et al. ECTRIMS/EAN Guideline on the pharmacological treatment of people with multiple sclerosis. Multiple Sclerosis Journal 2018, Vol. 24(2) 96–120
13. Mealy MA, Wingerchuk DM, Greenberg BM, Levy M. Epidemiology of neuromyelitis optica in the United States: a multicenter analysis. Arch Neurol 2012; 69:1176.
14. Cabrera-Gómez JA, Kurtzke JF, González-Quevedo A, Lara-Rodríguez R. An epidemiological study of neuromyelitis optica in Cuba. J Neurol 2009; 256:35.
15. Uzawa A, Mori M, Kuwabara S. Neuromyelitis optica: concept, immunology and treatment. J Clin Neurosci 2014; 21:12.
16. Asgari N, Lillevang ST, Skejoe HP, et al. A population-based study of neuromyelitis optica in Caucasians. Neurology 2011; 76:1589.
17. Flanagan EP, Cabre P, Weinshenker BG, et al. Epidemiology of aquaporin-4 autoimmunity and neuromyelitis optica spectrum. Ann Neurol 2016.
18. Bukhari W, Prain KM, Waters P, et al. Incidence and prevalence of NMOSD in Australia and New Zealand. J Neurol Neurosurg Psychiatry 2017; 88:632.
19. Miyamoto K, Fujihara K, Kira JI, et al. Nationwide epidemiological study of neuromyelitis optica in Japan. J Neurol Neurosurg Psychiatry 2018; 89:667.
20. Sellner J, Boggild M, Clanet M, et al. EFNS guidelines on diagnosis and management of neuromyelitis optica. Eur J Neurol 2010; 17:1019
21. Ghezzi A, Bergamaschi R, Martinelli V, et al. Clinical characteristics, course and prognosis of relapsing Devic's Neuromyelitis Optica. J Neurol 2004; 251:47
22. Lennon VA, Wingerchuk DM, Kryzer TJ et al. A serum autoantibody marker of neuromyelitis optica: distinction from multiple sclerosis. Lancet. 2004 Dec 11-17;364(9451):2106-12.
23. Lalan S, Khan M, Schlakman B., et al. Differentiation of neuromyelitis optica from multiple sclerosis on spinal magnetic resonance imaging. Int J MS Care. 2012 Winter;14(4):209-14. M-RU-00006291, 02.2022
